Совесть не спит!
| Автор блога: | Ты моя совесть |
| Все рубрики (215) |
| Здравоохранение (19) |
| Напиши петицию (1) |
| Горком КПРФ (22) |
| Обком КПРФ (10) |
| КПРФ (8) |
| г. Свободный (1) |
| Россия (1) |
|
Декларация «О целях и задачах профсоюза медработников „Действие“
14 февраля 2014 14:27 Андрей Коновал Декалрация принята на Втором (внеочередном) съезде Межрегионального профсоюза работников здравоохранения "Действие" 8-9 февраля 2014 г. в Москве. За год, прошедший с момента учреждения профсоюза "Действие" наши первичные и территориальные организации появились в 14 регионах страны, объединив почти 2 000 медработников. Конечно, это пока очень небольшая часть профессионального медицинского сообщества, но это люди, которые больше не намерены терпеть унизительное положение с трудовыми правами и зарплатами медработников, молчаливо наблюдать как разрушается система здравоохранения, снижается качество и доступность медицинской помощи для населения страны. Мы считаем, что при огромном кадровом дефиците в здравоохранении, при той огромной социальной роли, которую играет наша профессия, только общественная пассивность и правовая безграмотность основной части медиков позволяют оставлять нас, по сути, на черте бедности, подвергать сверхэксплуатации завышенными трудовыми нагрузками. "Старые" профсоюзные структуры, оставшиеся в наследство от прежних времен, как правило, зависят от работодателя и чиновников, послушно согласовывают нормативные акты и решения, ухудшающие положение врачей, среднего и младшего медперсонала. Такое положение надо менять. Именно поэтому мы объединились в новый, "наступающий" профсоюз. В течение года работы МПРЗ "Действие" мы успели добиться резкого увеличения заработной платы в ряде регионов, решения некоторых других вопросов в сфере социально-трудовых прав. В условиях внедрения властями "эффективного контракта", политики "оптимизации" медучреждений, передачи части контрольных функций страховому бизнесу, отказа государства от четкого и единообразного регулирования трудовых отношений в бюджетной сфере - только независимый профсоюз способен защитить медработников от произвола работодателя.. Мы применяем (и готовы применять в дальнейшем) самый широкий спектр методов борьбы - от судебных исков, коллективных переговоров и законодательных инициатив до допускаемых законом "итальянских забастовок" и организации всероссийских кампаний уличных выступлений. Одной из основных наших задач является правовое просвещение медработников, вовлечение их гражданскую активность по защите профессионально-трудовых интересов. В этой работе нашими союзниками объективно являются организации, отстаивающие принципы социальной справедливости и гражданских прав. В то же время профсоюз не может быть площадкой для достижения узкопартийных интересов, находиться под влиянием идеологизированных структур. Мы также специально подчеркиваем в нашем Уставе, что "членство в Профсоюзе несовместимо с пропагандой и действиями, направленными на реализацию идей тоталитаризма или авторитаризма, национального, расового или религиозного превосходства (исключительности)". Важнейшей нашей задачей мы считаем объединение наших усилий с пациентами. Мы против политики вбивания клина между медиками и пациентами, напротив - пациент кровно заинтересован в уважающем себя, имеющим возможности профессионального роста враче. Не выспавшийся, изнуренный переработками на две ставки, думающий лишь о дополнительном заработке врач не нужен никому. Сокращение лечебно-профилактических учреждений и коечного фонда, очереди в поликлиниках и т.д. - по всем этим проблемам мы должны выступать со всеми сознательными гражданами и общественными объединениями единым фронтом. Мы стремимся к плотному сотрудничеству со свободными, демократическими профсоюзами - прежде всего теми, что как и МПРЗ "Действие", объединились в Конфедерацию труда России (КТР). Солидарность - залог нашей победы. Медработники России, объединяйтесь! Репортаж и фотоальбом о Съезде МПРЗ "Действие" см. - http://andrey-konoval.livejournal.com/272456.html http://vrachirf.ru/concilium/4928.html
Ты моя совесть
17 февраля 2014
0
Нет комментариев
|
|
О чем рассказала министр Вероника Скворцова чиновникам от здравоохранения
08 февраля 2014 09:42 Владимир Чернов Министр здравоохранения Вероника Скворцова рассказала руководителям региональных органов управления здравоохранением Северо-Западного округа о том, что они делают неправильно. И предупредила о персональной ответственности главных врачей за махинации с зарплатами и об уголовной ответственности — за закупку оборудования. О порядках и стандартах медицинской помощи - На прошлой неделе вступили в силу 60 утвержденных «Порядков оказания медицинской помощи» по всем основным медицинским профилям. В ближайшее время будут опубликованы и вступят в законную силу почти 800 стандартов оказания медицинской помощи. Хочу напомнить: «Порядки…» обязательны для исполнения на всей территории страны. Они фактически закладывают новые подходы к лицензированию медицинской деятельности, и Росзравнадзор будет проверять в первую очередь их: выполнение технологической цепочки, наличие оснащения и кадров, без которых реализация этих технологических цепочек невозможна. Медицинские стандарты пишутся не для врачей, а для организаторов здравоохранения, они являются лишь базисом для экономических расчетов. Стандарты позволили нам просчитать потребность в финансировании отрасли, она составляет примерно 1,5 трлн рублей. Этот объем финансирования будет достигнут только к 2015 году. Сегодня у нас есть 985 млрд руб из Федерального фонда ОМС плюс дополнительные средства из бюджетов субъектов Федерации, которые все равно не позволяют нам достичь 1,5 трлн. О переходе на оплату по методике клинико-статистических групп Финансирование отрасли происходит в несколько этапов. Первый - просчет потребности в финансировании отрасли. Второй – распределение денег по регионам с учетом их бюджетной обеспеченности, особенностей демографии, заболеваемости, смертности и других показателей. Третий – деньги приходят в регион и распределяются по медицинским учреждениям тарифной комиссией, формирующейся при губернаторе. В состав комиссий должны входить профсоюзы, общественные медицинские профессиональные организации. Но в ряде регионов все происходит не так. Министерство здравоохранения закончило огромную работу, которую проводило со Всемирным банком. Была разработана новая методика доведения денег до конкретных лечебно-профилактических учреждений, в зависимости от их профиля, от условий оказания медицинской помощи (плановой или экстренной). Это методика клинико-статистических групп (Diagnostic Related Groups). Впервые она была разработана в Австралии 20 лет назад и сейчас используется всеми системами здравоохранения Европы и Америки. Она позволяет рассчитывать и прогнозировать необходимое финансирование для учреждения, в зависимости от его профиля. Внутри каждой клинико-статистической группы есть собственные закономерности формирования тарифов: если в абдоминальной хирургии 70% стоимости лечения составляет зарплата хирурга, то в работе ортопеда — лишь 30% составляет зарплата, а 50% — стоимость имплантируемой конструкции. Учитывая эти особенности, мы хотим адресно и точечно доводить деньги до каждого лечебного учреждения. Несмотря на то, что в начале декабря каждый регион получил эту методику с объяснениями, в одних регионах до сих пор пользуются сметными расчетами с оплатой за койкодень (в стационаре) или за посещение (в амбулаторном учреждении). Это самая неэффективная методика расчетов, которая не зависит от качества работы учреждения. В других регионах ориентируются на оплату по законченному случаю, что эквивалентно медико-экономическому стандарту. От этого способа оплаты тоже давно отказался весь мир, потому что стандарт — это усредненный случай и, как правило, работа в соответствии со стандартами приводит к завышению сумм, получаемых учреждением. Оплата каждого пролеченного случая по стандартам – абсолютно недопустимое занятие, именно поэтому весь мир работает по клинико-статистическим группам. Следующий этап — когда деньги приходят в медицинское учреждение, тарифы переформировываются с учетом оплаты труда, которая зависит от эффективности работы. Он основан на самостоятельности субъекта – медицинского учреждения. Но, как мы знаем, методология расчета оплаты труда уже изменилась, каждое учреждение в этом смысле автономно. И в связи с этим тоже появились проблемы. О выплатах зарплаты и нечестных главврачах Недостаток финансирования отрасли, к сожалению, сохраняется, но тем не менее по сравнению с 2012 годом мы сделали колоссальный рывок. На 61% увеличены субвенции всем субъектам РФ, что позволяет нам увеличить заработную плату в лечебно-профилактических учреждениях на 45–52% в зависимости от того, стационарное это или амбулаторное учреждение. А в отдельных городах у врачей сегодня зарплата — 8 тысяч рублей. Хотя мы еще в прошлом году рапортовали о том, что средняя зарплата врача – 23 тыс руб, а для врачей, работающих в системе ОМС, – 32 тыс. Что происходит? Мы открыли горячую линию, на которую любой врач из любой точки страны может нам сообщать о нарушениях в оплате труда на местах. Мы выяснили, что нарушения в оплате связаны с тем, что: 1. Неэффективно работают тарифные комиссии, нарушают законодательство, не включая в состав комиссий общественников, представителей медицинской практики, профсоюзов. 2. Нечестные главные врачи иногда треть направленных в учреждение денег берут на себя и свое ближайшее окружение, лишая других сотрудников фонда оплаты. 15 апреля мы начали мониторировать заработную плату врачей и медсестер в медицинских организациях так, чтобы средняя зарплата рассчитывалась не по муниципалитету, а по каждому учреждению. Мы проанализируем полученные данные, чтобы выяснить, не происходит ли так, что деньги разворовываются по цепочке и до конкретного учреждения и его сотрудников доходит 20-30% направленных государством сумм. Просьба к руководителям региональных органов управления здравоохранением: внимательно пересмотреть составы тарифных комиссий и персональный состав главных врачей и людей, которые занимают руководящие посты в лечебно-профилактических учреждениях. О сокращении коечного фонда и закрытии медицинских учреждений Еще одна проблема – абсолютное непонимание оптимизации и выстраивания трехуровневой системы в здравоохранении (первичное звено, диагностические центры, стационары – прим.ред.). Ни в одном документе, которые издает Министерство здравоохранения, вы не увидите намерения бездумно сокращать койки. Все наши требования – это увеличение в процентном отношении объемов помощи, которая оказывается амбулаторно. Мы говорим о том, что у нас неадекватно занижены объемы амбулаторной помощи и помощь в дневном стационаре. Там, где низкая плотность населения, надо создавать социальные гостиницы при дневных стационарах, чтобы люди могли не ехать после трехчасовых процедур домой, а остановиться в недорогой гостинице за 200-300 рублей, а мы могли не тратить огромные деньги на дорогостоящие койки в клиниках. Такая форма работы уже зарекомендовала себя в Якутии, Бурятии, в некоторых северных районах. Что касается закрытия коек. Вы помните, какая неприятная история произошла с закрытием трех коек родильного дома в Ярославской области, расположенного в помещении, абсолютно не приспособленном под медицинское учреждение. В 20 км открыли хороший родильный дом, но власти никак не объяснили необходимость в таком решении, это ее ошибка. В Чувашии, например, которая активнее других регионов переформировывает свою систему здравоохранения, в точно такой же ситуации власть организовала доставку населения в автобусах в новое медицинское учреждение, знакомила с условиями, персоналом, главным врачом. И люди восприняли эти изменения «на ура». Органы управления здравоохранением в регионах должны решать, где оставить маломощное медицинское учреждение, а где стоит его закрыть, заниматься укрупнением. Напоминаю, в мае 2012 года Минздрав всем направил информационное письмо о том, что если населенный пункт, в котором проживает менее ста человека, находится в 6 км и больше от ближайшего медицинского учреждения, в нем должны сохраняться ФАПы. И в большинстве регионов количество ФАПов растет. В Татарстане начали выпускать модульные ФАПЫ – дешевые и качественные, они быстро строятся, и все в них предусмотрено для работы. О модернизации и уголовных делах До сих пор в Северо-Западном регионе не завершена программа модернизации. А 1 июня – доклад на правительстве о ее полном завершении. У нас есть информация о том, что в шести из 11 регионов Северо-Запада есть большие проблемы с нецелевым, несвоевременным, неэффективным использованием денег. Очень прошу работать так, чтобы новые уголовные дела не открывались. Нарушений масса. Это и неправильное толкование государственно-частного партнерства – при формировании концессионных соглашений не прописаны условия предоставления медицинской помощи в рамках ОМС: в результате в учреждениях, отданных в концессию, оказываются только платные услуги. Это и сдача государственной земли в аренду по цене в 10 раз ниже рыночной. Отдельная тема – медицинское оборудование, в том числе контрафактное. В Северо-Западном округе закупается под видом известной торговой марки даже не Китай, а секонд-хенд. Все это персональная ответственность руководителей региональных органов управления здравоохранением и их команд, которые должны отвечать за то, что делается в региональной системе здравоохранения. Иначе у нас у всех будут неприятности. О льготных лекарствах - Перечень лекарств, которые будет разрешено закупать не по международному непатентованному (МНН), а по торговому наименованию, будет подготовлен к концу года. Речь идет об инсулинах, циклоспоринах и некоторых других препаратах. Но и сейчас регионы в отношении этих лекарств проводят отдельные конкурсы. Что касается дорогостоящих орфанных препаратов, то предполагалось, что после того, как все регионы пришлют данные по своим пациентам с редкими заболеваниями, которым требуются дорогостоящие лекарства, будет составлен общероссийский реестр. На его основании Минздрав совместно с субъектами Федерации просчитает, сколько средств требуется для обеспечения препаратами страдающих редкими (орфанными) заболеваниями по каждой из 24 нозологических форм, «вычленит» самые «дорогие» заболевания, лечение которых субъекты Федерации взять на себя не могут. Поскольку законодательно Минздраву разрешено расширять перечень заболеваний, требующих дорогостоящего лечения, федеральный центр сможет взять их финансирование на себя. Однако несколько регионов задержались с предоставлением списков своих пациентов, последние данные были присланы в марте. Поэтому работа над реестром и расчеты задерживаются. Кроме того, надо учесть, что в этом году у нас нет большого финансового люфта. Но мы все сделаем, доложим председателю правительства, и правительство рассмотрит наши предложения совместно с Минфином и Минэкономразвития. Только тогда будет решено, получат ли регионы средства из федерального бюджета на орфанные лекарства в этом году или нет. http://vrachirf.ru/concilium/4854.html |
|
НИИ общественного здравоохранения предлагает вернуться к бюджетному финансированию здравоохранения страны
12 февраля 2014 08:09 Владимир Чернов Презентацию научного исследования «Сравнительный анализ страховой и бюджетной моделей организации и финансирования здравоохранения» представил на площадке Комитета гражданских инициатив ведущий сотрудник НИИ общественного здоровья и организации здравоохранения, кандидат медицинских наук Андрей Рогозин. Исследование НИИ общественного здравоохранения заставляет серьезно переоценить направление, в котором развивается российское здравоохранение в последние 20 лет. В настоящее время в общественном мнении РФ наметился тренд: российское здравоохранение должно идти в сторону страховой модели. «Две модели – страховая и бюджетная – одинаково распространены в мире, – заметил Андрей Рогозин. – По ним идут и развитые, и развивающиеся страны. Суть страховой модели в том, что система оказания медпомощи функционирует как некий бизнес-конгломерат, и ключевой элемент в нем, – конкуренция лечебных учреждений между собой, заинтересованных вытаскивать пациента друг у друга. Бюджетная модель в рамках страховой используется, но очень ограниченно, для лечения отдельных категорий населения, по отдельным видам помощи». Социальная бюджетная модель, по мнению эксперта, была наиболее успешно развита и применена в СССР, а затем заимствована многими развитыми странами и встроена в национальные системы здравоохранения. Андрей Рогозин подчеркнул: «Этот вариант предусматривает, что здравоохранение является элементом социальной инфраструктуры, которая должна обеспечить всех медуслугами и действовать по социальным принципам. Ключевой элемент эффективности ЛПУ в этой системе – не конкуренция лечебных учреждений, а сотрудничество. И при ней происходит синергия усилий, чтобы обеспечить эффективность, доступность и этапность медпомощи». Современный вариант финансирования Эксперт пояснил аудитории, что сейчас сложился определенный диссонанс между доходами и расходами. Начиная с 1995 и до 2008 гг. отчетливо видна динамика расходов в здравоохранении РФ. Расходы (в долларах США) увеличились более чем в 4 раза. Так, в 1995 г. – $300 на душу населения, в 2005 г. – $615, в 2011 г. – $1361. Но по цифрам видно также, как параллельно сокращается в стране медицинская инфраструктура всех видов собственности, государственная и негосударственная. В 1995 г. – 12 064 стационаров, 5 437 стационаров на селе, 21 071 поликлиника, 9 217 –поликлиник на селе. В 2009 г.: 6 454 стационара, 1 375 стационаров на селе, 15 322 поликлиники, 2 924 поликлиники на селе. «Сельская медицина практически уничтожена, серьезно сократилось и количество городских лечебных учреждений, – сказал Андрей Рогозин. – Результатом этого парадокса стало то, что Россия серьезно отстала даже от всех развивающихся стран, в том числе и от стран с сопоставимым количеством населения. Россия занимает очень скромное 97 место в рейтинге Блумберга, а выше нее с лучшими показателями расположено множество стран развитых и не очень, которые тратят значительно меньше средств, чем в настоящее время расходует РФ». Рынок все исправит? В НИИ общественного здоровья и организации здравоохранения были проведены два исследования, которые показали, что принятая в РФ модель ведет себя неустойчиво. «Первый вопрос, который мы поставили перед собой: «А является ли априори страховая модель более эффективной, чем бюджетная?». В 90-е годы нам говорили, что волшебная рука рынка быстро наведет порядок, что страховая медицина решит все вопросы. Но мы сейчас в РФ этого не видим, – отметил Андрей Рогозин. – Второй вопрос: «Имеет ли РФ субъективную возможность, чтобы страховая медицина работала эффективно?». В рамках первого исследования мы подобрали пары стран, близкие по показателям и культурным особенностям, по демографическим показателям, рандомизировали страны по экономике и численности населения. Далее сформировали группы из них, сравнив их по показателям: общие затраты на здравоохранение и управляемые показатели здоровья населения (как абсолютные, так и интегрированные). Интегрированным был рейтинг агентства Блумберг, которое обобщило все показатели здоровья населения (ожидаемая продолжительность жизни, материнская и младенческая смертность, вероятность смерти от 15 до 60 лет и др.). Эксперты пришли к выводу, что страны с бюджетной моделью здравоохранения, – где бы не находились и как бы не отличались по уровню развития экономики, – демонстрировали более высокие показатели здоровья населения при существенно меньших затратах. В частности, бюджетная Италия тратит средств значительно меньше страховой Франции, а достигает более высоких показателей, бюджетная Швеция тратит средств гораздо меньше, чем страховая Германия, но также в среднем получает лучший результат по показателям здоровья населения. Ученые сравнили англоязычные страны: Австралию, Великобританию, Канаду, Новую Зеландию. Все они используют бюджетные системы здравоохранения, принципиально отказавшись от страховой модели, и отличаются высокими показателями здоровья населения. Эксперты проанализировали достижения США – сверхдержавы со страховой моделью здравоохранения, расходующей на порядок больше средств, однако в результате получающей очень скромный результат с точки зрения показателей здоровья населения по абсолютным и по другим показателям. При сравнении Сирии и Турции, использующих соответственно бюджетную и страховую модели здравоохранения, выяснилось, что эти страны близки по показателям здоровья населения, но Сирия в разы меньше расходует ресурсов, чем более богатая и обеспеченная Турция. Наиболее интересны показатели в следующей группе стран: Белоруссия, Россия, Украина. В частности, Белоруссия сохранила полностью бюджетное здравоохранение, поддерживая практически советскую модель. Украина же, по словам Андрея Рогозина, «спустила здравоохранение на усмотрение регионов» в варианте страховой медицины. «В итоге Белоруссия расходует в 2 раза меньше средств и достигает значительно больших результатов, – отметил эксперт. – Хуже показатели у России, а Украина, расходуя больше средств, имеет еще более низкие показатели здоровья населения. Национальные системы здравоохранения, использующие бюджетное здравоохранение, впервые разработанное в СССР, от которого мы отказываемся более 20 лет, показывают большую эффективность и достигают лучших показателей здоровья населения при гораздо меньших затратах». Россия и страховая модель здравоохранения Эксперты также исследовали, имеются ли в России условия, при которых может эффективно работать страховая модель здравоохранения. «Мы проанализированы показатели территориального развития, транспортной системы, экономики, плотности проживания населения в странах, являющихся лидерами в страховой системе и входящих в ТОП 30 мирового страхования, а затем сравнили их с РФ. Все страны с успешной страховой моделью имеют равномерную плотность населения, относительно небольшую или средних размеров территорию, – отметил Рогозин. – При страховой модели финансирование ЛПУ напрямую зависят от обращаемости: если нет населения, то и нет смысла вкладывать деньги в клинику и развивать ее. Все страны с эффективной страховой моделью имеют все свое население в городах, либо небольшие расстояния между городами. Так, среднее расстояние в Германии между городами 8-12 км. Маленькие расстояния между городами позволяют не создавать сельской медицины (селянин может обращаться в город), – появляется возможность реальной конкуренции между клиниками в разных городах. Плюс высокое качество транспортной сети». Андрей Рогозин также уточнил, что для стран с эффективной страховой моделью характерна высокая доля налогов, остающихся в распоряжении региональных властей, как основных заинтересованных инвесторов в медицинскую инфраструктуру. А в России – централизованная налоговая система. Кроме того, при страховой модели активно ведется антимонопольное регулирование медуслуг, а в РФ – нет. При страховой модели высок уровень медуслуг, развито общество потребления, развита система прав потребителей, которые знают, что и как хотят получить от здравоохранения. Сейчас в РФ организаторы здравоохранения предлагают модернизировать систему ОМС подобно таким странам, не учитывая, что, скажем, лидеры страховой медицины Франция, Бельгия – территориально небольшие страны с очень плотным населением и отличной транспортной системой. Разве они похожи на Россию? Эксперт уверен, что для эффективности должны работать все элементы модели: «Обратимся к опыту США, супердержавы, с большим ВВП, развитым рынком. При этом США – молодая страна с огромной, неравномерно заселенной и развитой территорией. В США сочетается мощный медицинский лоббизм с высоким уровнем либерализма. Там очень велики доходы страховщиков, которые диктуют свою волю и не позволяют менять систему. В результате, в США астрономические расходы на здравоохранение, при очень скромных показателях здоровья населения, существенная часть которого не имеет доступа к медицинской помощи». США тратят 17,9% ВВП, $8 608 на душу населения и занимают 33 место в рейтинге Блумберга (на 2012 г.). При этом из-за недоступности медпомощи там ежегодно умирает 50 000 человек. Соединение в России бюджетной и страховой модели в некий гибрид объясняется несоответствием РФ требованиям использования страховой модели, заключил А. Рогозин. «Использование модели, которая во многом навязана валюнтаристски и противоречит естественным условиям страны, – подчеркнул эксперт, – приводит к парадоксу: растут расходы на здравоохранение, а в селах и небольших городах медицина умирает. В ЛПУ сокращаются узкие специалисты. Все эти противоречия будут нарастать по мере перехода на одноканальное финансирование». Своевременность, этапность и преемственность медпомощи Таким образом, эксперты пришли к выводу, что объективно Россия не обладает ни территориальным, ни экономическим, ни демографическим, ни политическим, ни культурным факторами для страховой, рыночной модели здравоохранения. Если Россия продолжит использовать страховую модель, ей гарантировано снижение доступности медуслуг даже на фоне роста их финансирования. Необходим разворот здравоохранения к принципам бюджетной, социальной модели, считает эксперт, «с использованием опыта СССР и развитых стран, с учетом их особенностей и реалий России». Андрей Рогозин утверждает, что рыночные механизмы в здравоохранении страны за «более чем 20 лет реформ» не оправдали себя. По мнению эксперта, эффективность здравоохранения не повысилась, доступность и качество медпомощи только ухудшились, и достойной оплаты труда у медиков как не было, так и нет. После того, как в РФ начали внедрять страховую модель, «колдобин в здравоохранении только добавилось». Рогозин считает, что не следует «имитировать рынок и страхование», а нужно сосредоточиться на управлении сетью ЛПУ и «обеспечить максимально равную доступность медицинской помощи населению, ее своевременность, этапность и преемственность». Справка. Общие расходы на здравоохранение: Турция – 6,7% ВВП, $ 1 160 на душу населения, место в рейтинге Блумберга – 44; Вьетнам – 6,8% ВВП, $231 на душу населения, место в рейтинге Блумберга – 62; Филиппины – 4,1% ВВП, $169 на душу населения, место в рейтинге Блумберга – 86; Россия – 6,2% ВВП, $1 316 на душу населения, место в рейтинге Блумберга – 97. http://vrachirf.ru/concilium/4891.html |
|
2016-й: конец эпохи здравоохранения?
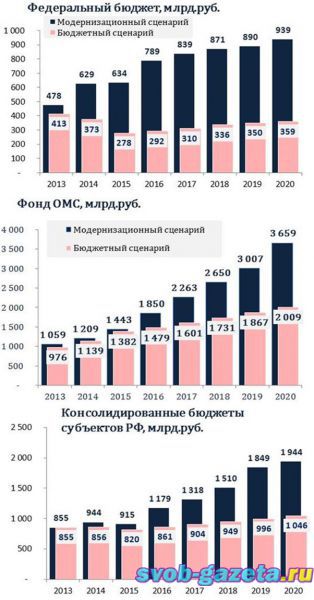
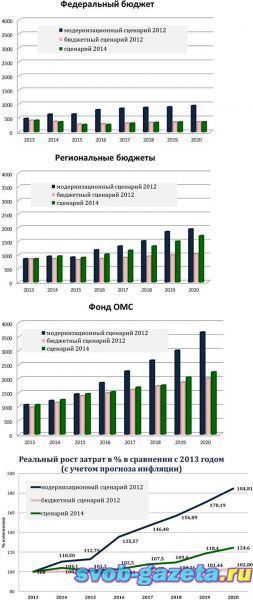
14 февраля 2014 16:04 Мария Слепцова Правительство РФ должно рассмотреть новый проект постановления госпрограммы «Развитие здравоохранения». После столь зажигательного захода читать мало кому захочется, а между тем история изменений финансирования медицины в России по саспенсу не уступает хорошему детективу со стремительно приближающимся плохим концом. То, что даже здоровым и далеким от экономики гражданам пора начать разбираться в этой захватывающей теме, стало понятно в начале февраля, когда по соцсетям разошлось открытое письмо общественника Юрия Жулева премьеру Дмитрию Медведеву, подписанное 30 руководителями пациентских организаций. Суть письма сводится к тому, что финансирование здравоохранения сокращается чем дальше, тем быстрее, денег будет не хватать на самое необходимое, и общественники просят Медведева что-нибудь с этим сделать. В пояснительной записке к проекту, взволновавшему общественников, говорится, что в 2014 году прямые вливания из бюджета уменьшаются на 16 млрд рублей, при этом финансирование через Федеральный фонд обязательного медицинского страхования (ФФОМС) увеличивается на 31 млрд, то есть формально здравоохранение остается даже в плюсе. Однако в 2015 году соотношение меняется на обратное: бюджетная часть урезается на 17,3 млрд рублей, а финансирование ФФОМС увеличивается лишь на 9,5 млрд. Но главная неприятность произойдет годом позже, в 2016-м, когда сократится и бюджетная часть (на 28,9 млрд рублей), и финансирование ФФОМС, причем сразу на 329 млрд рублей. Постороннему человеку все в этих цифрах кажется непонятным. Зачем перебрасывать из одного источника финансирования в другой, к чему год за годом повышать финансирование ФФОМС на десятки миллиардов, чтобы затем резко его урезать на несколько сотен? И главное, почему программа, принятая чуть больше года назад, 24 декабря 2012 года, вдруг резко пересматривается? На самом деле это сокращение не совсем внезапное. В 2012 году программа развития здравоохранения была принята с двумя сценариями: бюджетным, то есть минимальным (на графиках ниже он обозначен розовым), и модернизационным, предполагавшим некоторое развитие (синий). Тогда министр Вероника Скворцова говорила, что если пойти по бюджетному сценарию, то мы недосчитаемся нескольких миллионов жизней. Заболеваемость и смертность, обеспеченность лечением и лекарствами при бюджетном сценарии очень плохие, а при инновационном соответствовали тому, что было написано в президентском указе, подписанном в мае 2012 года (там много про рост продолжительности жизни, зарплат врачей и прочих замечательных изменений). Немного матчасти: сейчас деньги в здравоохранение поступают из трех источников – напрямую из федерального бюджета (так финансируются, к примеру, Онкоцентр, Кардиологический центр и прочие большие федеральные институты), из региональных бюджетов и из Фонда обязательного медицинского страхования (все городские поликлиники и больницы). Справедливости ради, весь 2013 год деньги выделялись по лучшему, инновационному сценарию. И это пошло на пользу – продолжительность жизни в России за прошлый год увеличилась на полгода. Однако сегодня правительство рассматривает новый проект программы развития, который даже в теории будет незначительно лучше бюджетного (на диаграммах он зеленый). Суммарные затраты на программу Так вот, по сценарию, который сегодня обсуждается в правительстве, прямые расходы федерального бюджета будут даже немного ниже тех, что были заложены в плохом сценарии, предполагаемый рост финансирования ФФОМС будет незначительным и, вероятно, перекроется инфляцией. Как видно из этих столбиков, предлагаемый (зеленый) сценарий меньше инновационного (синего) как раз на те самые 329 млрд рублей, которые фигурируют в пояснительной записке Минздрава и которые так взволновали пациентские организации. Единственное, что теоретически должно существенно вырасти, – это финансирование из региональных бюджетов. В итоге, если хороший инновационный сценарий предполагал рост финансирования в ближайшие семь лет на 185%, то новый сценарий предполагает рост только на 124%. Но это в теории, а на практике даже этому росту взяться неоткуда. «Предполагается, что доля регионов вырастет с 33% до 38%, – говорит Лариса Попович, директор Института экономики здравоохранения ВШЭ. – Однако если посмотреть на реальное положение вещей, то такой рост едва ли возможен. Долговая нагрузка во всех регионах за прошлый год выросла, дефицит бюджетов такой, что с заложенным ростом они просто не справятся». К тому же если посмотреть на соотношение расходов на здравоохранение, то большую часть в них занимает рост зарплат врачей: Структура затрат на здравоохранение: бюджетный сценарий То есть даже в теории (которая далека от региональной реальности) денег будет хватать на повышение зарплат, а на все прочие статьи расходов, то есть, собственно на лечение, денег остается меньше самого пессимистичного минимума, заложенного в декабре 2012 года. Есть такой показатель благополучия – процент ВВП, который тратится на здравоохранение. Это не идеальное мерило, но, к примеру, в США он достигает 18%, в странах Западной Европы – около 7–8%, а в России в 2013–2014 годах это лишь 3,6%, и в ближайшие два года даже по неблагоприятному сценарию финансирование медицины составит не больше 3,3% ВВП. А если учесть, что регионы очевидно не справятся с нагрузкой, которую на них планирует возложить правительство, то реальный процент от ВВП будет еще меньше. Доля ВВП – не слишком конкретный показатель, гораздо красноречивее реальные деньги, которые выделяются на душу населения. Если посмотреть на последние доступные данные, то в 2011 году в России приходилось $1316 на человека. В принципе, это немало, тем более что сюда не входят благотворители и деньги, которые выделяют компании на лечение своих сотрудников. Другое дело, что 40% этой суммы – не государственные, а частные деньги, то есть то, что люди платят из собственного кармана через ДМС или напрямую за платные услуги. «Самое печальное, что, несмотря на конституционное право на медицинское обслуживание, государственные расходы, как видно из графика, растут вдвое медленнее, чем частные расходы населения, – говорит Лариса Попович. – В Англии, например, на человека тратится $5000, в США – больше $8000. Близкая нам по ВВП на душу населения Польша тратит в полтора раза больше, чем Россия; Мальта, у которой почти такой же ВВП, тратит в четыре раза больше на здравоохранение, чем Россия, а Коста-Рика, которая вдвое беднее нас, тратит на здравоохранение в 1,3 раза больше, чем наше государство». Особенно это заметно, если посмотреть на расходы населения на лекарства, это главное, что нам приходится оплачивать самим. Россия одна из немногих стран, которые почти не предоставляют пациентам бесплатные лекарства амбулаторно. «И это очень печально, ведь это самое начало болезни, когда ее проще и дешевле всего остановить, – говорит Лариса Попович. – Поэтому во всем мире лекарственное обеспечение считается самым важным показателем системы здравоохранения. В Германии ВВП на человека больше, чем в России, в два раза, а государственные траты на лекарства – в шестнадцать с половиной раз больше. Польша тратит в четыре раза больше, чем Россия. Бедная Молдова сейчас начала реформу здравоохранения с повышения доступности лекарств. У нас больше тратят на стены и оборудование, что тоже важно, но начать бы следовало с того, чтобы создать мотивацию у людей следить за своим здоровьем, и бесплатные лекарства, которые позволяли бы это делать. Все специалисты это понимают, и Минздрав пытается пробить эту стену, но, конечно, с сокращением финансирования это будет просто невозможно». Самое главное, что не понимает правительство, что деньги, которые вкладываются в здравоохранение, – это не расходы, а инвестиции. По расчетам Института экономики здравоохранения, каждый рубль, вложенный в профилактику и лечение, позволяет сохранить минимум 2–12 рублей в других сферах экономики. Повышается производительность труда, уменьшается смертность и инвалидизация, то есть происходит та самая стимуляция экономики, о которой так много говорят сегодня. «Единственный способ добиться экономических результатов – это повернуть в сторону здравоохранения, которое поддерживает и создает трудовой потенциал, – говорит Лариса Попович. – Человек может быть здоровым, только если он заинтересован в своем здоровье. А это возможно, только если он чувствует, что о нем заботятся. Только тогда у него в голове ценность собственного здоровья превысит все остальные ценности». В прошлогоднем докладе министра Скворцовой Государственному совету говорится, что дефицит финансирования государственных гарантий в сфере здравоохранения составлял в 2013 году 120,5 млрд рублей, в 2015 году вырастет до 140 млрд, а к 2018 году – аж до 754 млрд рублей. В этих порядках цифры перестают производить впечатление на обычного человека – что 120 миллиардов, что 700, одинаково трудно представить. Министр Скворцова объяснила более доходчиво: денег перестанет хватать на лекарства, оборудование, расходные материалы и содержание медицинских организаций. Если совсем просто: могут начаться проблемы с инструментами для операций, бинтами и перебои света в больницах. Совсем недавно, 21 января 2014 года, Путин собрал в уютном Ново-Огареве совещание по здравоохранению, на котором министр Скворцова докладывала, что меньше чем за год смертность снизилась на 1,5%, средняя продолжительность жизни выросла на полгода (до 70,7 года), врачей стало больше; в общем, дела пошли в гору, указ президента выполняется, и даже с опережением графика. Все это официальная статистика, которая соответствует ожиданиям и, главное, прошлогодним инвестициям. Стенограмма того заседания, размещенная на сайте президента, обрывается как раз в том месте, где заканчивается позитивное вступительное слово Скворцовой. Проект постановления, который сегодня обсуждается в правительстве, не оставляет шансов ни преумножить, ни хотя бы сохранить прошлогодние успехи, о которых рассказывали друг другу президент и министр. http://vrachirf.ru/concilium/4930.html |
|
Врач-пациент-государство: кто главный?
• 13 февраля 2014 20:54 • Кирилл Каплунов Врач-пациент-государство: кто главный? Страна наша уникальна. Абсолютно во всех цивилизованных странах врачебная каста наиболее привилегированная. Цивилизация, по-видимому, до нас еще не дошла. Существуют так называемые «статусные профессии», к которым относят военнослужащих, судей и как ни странно врачей. Перечисленные специальности объединяются особой значимостью для государства, большой ответственностью, обязательностью высокой квалификации для доступа к профессиональной деятельности. При этом не трудно предположить, кто в этой тройке лишний в нашей стране. Статус судьи, который определяется соответствующим Законом «О статусе судей в РФ» ни у кого не вызывает сомнений. Судья у нас практически Бог. Или как минимум Апостол. Зарплата их соответствует небесному статусу. Не подумайте, что я против достойных зарплат судейству – ни в коем случае, судья должен получать достаточно, чтобы не было соблазнов заработать незаконным путем. Но это только в том случае, если судья чист перед законом и самим собой, независим от других ветвей власти. К нашей стране этот тезис, увы, не так часто применим. Что касается военных, то статус их несомненно уступает судейскому. При этом зарплата офицеров начинается примерно от 30 тыс. руб. Я подчеркиваю это минимальная зарплата для офицерского состава. Наконец-то доходим до медиков. Тут совсем другое дело! Статуса – никакого. Господа врачи, Вы давно о себе что-то позитивное слышали от пациентов? Может быть от СМИ? Я не так давно работаю в медицине, но уже успел застать несколько случаев избиений врачей неадекватными пациентами. Сам наблюдал направленное на себя огнестрельное оружие на дежурстве. После моего рапорта главврач улыбнулся и сказал, что это, в общем-то, в порядке вещей. Зарплаты – мизерные. У меня руки опускаются, когда первые лица государства с гордостью утверждают, что у нас средняя врачебная зарплата около 40 тыс. руб. Пример со средней температурой по больнице подходит сюда как нельзя лучше. Зарплаты врачей в столице и на периферии различаются в разы, как и зарплаты лечащих врачей и администраций медицинских учреждений. Я не зря указывал начальные зарплаты военных, теперь вспомните Ваши оклады. Это та самая базовая зарплата. Во сколько раз отличаются цифры? Человек, получивший высшее медицинское образование, обречен получать 6-8 тыс. руб. первые годы своей службы. На эти деньги весьма затруднительно прожить целый месяц. Напомню, что в рейтинге самых коррупционных профессий медики занимают лидирующие позиции. Оно и понятно. Вы когда-нибудь слышали словосочетание «врачебный городок»? Вот военные городки у нас существуют и регулярно преумножаются. Медицинский персонал, по-видимому, не нуждается в личном жилье. Снова не подумайте, что я против строительства жилья для военнослужащих, но почему только для них? Возвращаясь к главной теме моих рассуждений, хотелось бы понять, кто играет главенствующую роль в отечественной медицине: врач, пациент или государство. Попробую определить вклад каждого участника. За рубежом во главе угла стоит доктор: авторитет его непререкаем, государство делает все возможное, чтобы деятельность врача была максимально продуктивной и комфортной, пациент получает медицинские услуги соответствующего качества, все довольны. Но у нас свой путь. Держава – вот кто у нас главный. Причем роль последней в этой триаде врач-пациент-государство своеобразна: этакий наблюдатель в схватке врачей и пациентов. Схватка эта не на жизнь, а на смерть. От врачей государство отвернулось по вышеназванным причинам, пациенты тоже не сильно одарены его вниманием. Вот и наблюдаем битву отчаявшихся врачей и потерявших надежду пациентов. Как поступать в данной ситуации я сказать не могу, для решения подобных проблем у нас целые министерства существуют. В завершении хотел бы сказать, что данную статью хотел озаглавить как «Достучаться до небес». Может быть, кто-то когда-то из этих самых министерств нас, врачей, услышит и попытается разобраться в сложившейся тяжелой обстановке. http://vrachirf.ru/concilium/4913.html |
|
Снижение зарплаты в январе 2014 года
04 февраля 2014 09:40 sirena За январь получена зарплата на 2/3 ниже, чем была в 2013 году. Врачи получили 10-12 тыс. рублей, средний медперсонал 6-7.5 тыс. руб. Объясняют тем, что на 2/3 снижены тарифы по ОМС. Прогнозов на февраль нет. Как обстоят дела в других регионах? Отпишитесь пожалуйста. http://vrachirf.ru/concilium/4789.html |
|
Больное общество – больная медицина
04 февраля 2014 10:33 Виктор Богданов Отечественная медицина больна неэффективностью Россия оказалась лидером профнепригодности врачей в глазах населения. Среди развитых и некоторых развивающихся государств Россия оказалась лидером по профнепригодности врачей в глазах населения. Об этом свидетельствуют сравнительные социологические исследования, представленные Левада-Центром. Официальный оппонент нынешнего правительства Алексей Кудрин тоже считает отечественную медицину ключевой проблемой страны – вероятно, второй по значимости после правоохранительной сферы. Вчера кудринский Комитет гражданских инициатив (КГИ) представил экспертный доклад об охране здоровья населения. Согласно докладу, для преодоления кризиса здравоохранения РФ надо увеличить госрасходы на него как минимум до 7% ВВП с нынешних 3,7%. После не слишком удачных попыток предложить власти свою версию реформы правоохранительных органов экс-министр финансов Алексей Кудрин занялся второй проблемной сферой России – здравоохранением. КГИ представил экспертный доклад об охране здоровья населения РФ, в котором прописаны рецепты оздоровления медицинской отрасли. Главный рецепт – увеличение госрасходов на здравоохранение. «Наше здравоохранение пока остается малоэффективным. Хотя за последние годы были достигнуты определенные успехи. Со стороны финансов могу сказать, что если считать в долларовом выражении, то финансирование с 2000 по 2012 год увеличилось в 3 раза», – сообщил Кудрин. Слова Кудрина подтверждаются данными Всемирной организации здравоохранения. Если в 2000 году госрасходы на медицину в РФ составляли 221 долл., то к 2009 году они достигли 661 долл. по паритету покупательной способности на душу населения. Однако при сопоставлении с размером ВВП, который тоже увеличивался, выясняется, что на самом деле расходы государства на здравоохранение в России как минимум не росли, а в некоторые годы сокращались. И такого финансирования явно недостаточно для повышения качества и доступности медуслуг, от которых напрямую зависят уровень смертности, заболеваемости, рождаемости, а также продолжительность жизни в стране. У врачей должны быть все условия, чтобы суметь вовремя диагностировать и вылечить болезнь. А у населения должны быть все возможности, чтобы получить от врача качественную бесплатную медицинскую помощь. Как отмечается в экспертном докладе, общий коэффициент смертности в России сейчас почти на 30% выше, чем в Европе. В РФ этот коэффициент составляет около 14 на 1 тыс. человек против примерно 10 в Европе. Ожидаемая продолжительность жизни в России на 10 лет ниже, чем в Европе – 70 лет против 80. Авторы доклада приводят данные за 2011 год – расходы государства на здравоохранение составили 3,7% ВВП. «Это в 1,6 раза ниже, чем в среднем в «новых» странах Евросоюза (Венгрии, Чехии, Польше и Словакии), имеющих ВВП на душу населения, близкий к РФ», – говорится в докладе. Также можно добавить, что в ряде стран с бюджетной системой финансирования здравоохранения расходы на отрасль достигают почти 10–11% ВВП. Речь идет, например, об Италии, Великобритании, Швеции, Канаде, Кубе. Согласно докладу, госрасходы на здравоохранение должны составлять в России около 7% ВВП ежегодно. И чтобы деньги тратились действительно на то, на что они выделяются, необходим общественный контроль за распределением финансовых потоков. О проблемах в отечественном здравоохранении россияне знают не понаслышке. Ранее Левада-Центр представил неутешительные результаты международных социологических исследований, проведенных почти в 50 странах. Анализ охватил как развитые страны, так и некоторые развивающиеся. В списке проанализированных государств Россия оказалась страной с самыми профнепригодными врачами – по мнению населения. Почти 60% опрошенных социологами россиян уверены, что «профессиональный уровень большинства врачей ниже, чем требуется». В других странах так думало заметно меньше опрошенных граждан. «Врачи больше заботятся о своих доходах, чем о пациенте», – считают почти 60% опрошенных россиян. По этому критерию Россия уже не худшая в списке. Ее опередили Болгария, Польша и Корея, где более 60% опрошенных говорят о корыстных мотивах врачей. Наконец, лишь 47% опрошенных россиян считают, что «в целом врачам можно доверять». Тогда как подавляющее большинство граждан в разных странах, наоборот, доверяют своим докторам. Эксперты «НГ» при этом замечают, что на самом деле проблемы в социальной сфере в России куда масштабнее. «Если бы такой же опрос был проведен в отношении других профессиональных групп, от которых зависит жизнь граждан (полицейских, муниципальных служащих, школьных учителей), то, уверен, мы получили бы примерно такую же картину, – говорит аналитик группы «Развитие» Сергей Шандыбин. – Проблема не ограничивается только медициной. После 1991 года практически все профессии, которые в других странах ассоциируются со средним классом, в России понесли социальные потери и в смысле статуса, и в смысле доходов». Если во многих других странах профессия врача гарантирует достойный уровень жизни, то в России – особенно в регионах – большинство врачей едва сводят концы с концами. И в таких условиях можно утверждать, что сегодняшнее качество медицины в стране даже лучше, чем могло бы быть при столь низких зарплатах. «Нам повезло, что с 1991 года успело смениться пока только одно поколение и качество медицинского корпуса еще не упало до уровня, адекватного нищенской зарплате. Дальше будет хуже», – уверен эксперт. Со стороны врачей, заметим, иногда звучат противоположные оценки качества российской медицины. Как передает Интерфакс, главный детский онколог Минздрава РФ Владимир Поляков сообщил, что стремление благотворительных фондов отправить тяжелобольных детей на лечение за рубеж дискредитирует российскую медицину, «которая находится на очень высоком уровне». Хотя, конечно, Поляков затем признал, что в стране не хватает врачей – в частности, педиатров, которые умели бы диагностировать онкологические заболевания. В самом Минздраве комментировать результаты опросов населения и выводы экспертов вчера не стали. Профессиональный уровень большинства врачей ниже, чем требуется (доля граждан, согласных с этим утверждением) Страна Доля в % Россия 56 Польша 52 Болгария 50 Филиппины 47 Португалия 41 Чили 40 Германия 38 Корея 38 Дания 37 Финляндия 37 ЮАР 35 США 35 Тайвань 35 Турция 34 Норвегия 33 Австралия 31 Словакия 29 Франция 29 Словения 28 Литва 27 Хорватия 25 Швейцария 25 Чехия 25 Великобритания 24 Швеция 23 Бельгия 22 Израиль 22 Нидерланды 21 Япония 17 В среднем 32 Источник: Левада-Центр, исследование The International Social Survey Programme. Расходы на здравоохранение и состояние здоровья населения Страна Расходы (государственные и частные), % ВВП Расходы на душу населения, долл. Глобальный рейтинг здоровья населения ** Италия 9,5 3022 2 Австралия 8,7 4774 3 Швеция 9,6 3757 9 Австрия 11 4388 12 Франция 11,9 4021 13 Канада 11,3 4404 14 Великобритания 9,6 3480 21 Чили 8 1199 27 Куба 10,6 431 28 США 17,9 8362 33 Коста-Рика 10,9 1242 37 Россия 5,6 661* 97 * – Для России расходы даны по паритету покупательной способности. ** – Место страны в рейтинге оценки здоровья населения, Bloomberg, 2012. Источник: Всемирная организация здравоохранения; доклад КГИ «Основные положения стратегии охраны здоровья населения РФ на 2013–2020 годы». http://vrachirf.ru/concilium/4790.html |
|
Съезд профсоюза медработников «Действие» и семинар по нормированию труда участковых врачей
05 февраля 2014 18:17 Андрей Коновал 8-9 февраля в Москве пройдет Второй (Внеочередной) съезд Межрегионального профсоюза медработников здравоохранения "Действие". Съезд посвящен прежде всего организационно-кадровым вопросам, связанным с существенным ростом членских рядов и количества первичных профсоюзных организаций с момента проведения предыдущего съезда в октябре 2013 года. В частности, планируется переизбрание руководящих органов профсоюза, принятие "Декларации о целях и задачах МПРЗ "Действие", внесение поправок в уставные документы, анализ первых итогов кампании "За достойную медицину", инициированную профсоюзом в 25 регионах страны. В съезде участвуют делегаты из 11 регионов страны, представляющие 30 первичных организаций общей численностью порядка 2 тысячи членов. На второй день, 9 февраля, в рамках работы съезда планируется проведение ряда учебно-методических мероприятий. В частности, консультация «Опыт борьбы против сокращения 14-дневных дополнительных оплачиваемых отпусков медработников», семинар «Право медработника на нормирование труда по времени и тактика борьбы за оплату сверхурочных на примере участковой службы». К участию в семинаре приглашаются желающие медработники - прежде всего, участковые терапевты, педиатры и медсестры г. Москвы. Запись по телефонам 8-952-402-45-05, 8-919-914-98-66 (Андрей Коновал, оргсекретарь МПРЗ "Действие"). Начало семинара в 11.00 (9 февраля). Съезд и семинар будут проходить в гостинице "Измайлово" (корпус "Вега", 3 этаж, зал "Перов", см. метро "Партизанская"). http://vrachirf.ru/concilium/4811.html |
|
Еще не агония, но...
вчера в 08:49 Виктор Богданов Российские врачи встревожены планами сокращения госрасходов. Уже сегодня бюджетное финансирование лечения и лекарственного обеспечения явно недостаточно. Лишь четверть медиков признают, что их помощь пациентам достаточна и адекватна заболеванию. А остальные врачи этим похвастаться не могут. Еще недавно чиновники Минздрава обещали россиянам торжество бесплатной медицины. Однако действующие врачи утверждают: финансирование в рамках так называемого бюджетного маневра загубит медицину, которая и так не на высоте. Врачи опасаются, что сокращение федеральных расходов на медицину и перенос финансового бремени на регионы снизит доступность медуслуг и усугубит накопившиеся проблемы. Первыми пострадают те пациенты, которым нужна высокотехнологическая помощь. Врачи предсказывают и проблемы с лекарственным обеспечением – уже сегодня многие из них вынуждены отказывать льготникам в выписке бесплатных рецептов. Положение хорошо иллюстрирует ситуация в онкологическом секторе. Опрос, проведенный «Движением против рака» среди 220 медицинских специалистов в 49 регионах, показал, что менее четверти респондентов могут обеспечить адекватной лекарственной терапией 90–100% своих пациентов. Почти половина опрошенных считает, что такую терапию получают лишь 50–60% их больных. Участники форума «Движения против рака», прошедшего на этой неделе, отметили, что положение онкологических больных ухудшается на всех этапах – от ранней диагностики до обеспечения неизлечимых пациентов койками в хосписах и помощи выездных хосписных служб. В качестве примера зампредседателя правления Ассоциации онкологов России Дмитрий Борисов привел исследование, показывающее, сколько нужно денег на лечение рака молочной железы и сколько их тратится в реальности. «Эксперты пришли в изумление – у нас достаточно много территорий, в которых недофинансирование лечебного процесса именно в тот период, когда это заболевание поддается максимальному излечению, может быть десятикратным. По сути дела, тогда, когда женщину можно от рака спасти, врач не может оказать ей полноценную помощь, потому что все завязано на бюджет и его не хватает», – рассказал Борисов. По оценкам онкологов, доля медицинских расходов в 2,8% ВВП, заложенная в бюджет, является катастрофической. Врачи также отмечают неравномерность распределения средств. Например, результаты того же опроса свидетельствуют о том, что более 60% врачей по разным причинам отказывали льготникам в выписке бесплатных лекарств. «В Москве и Питере врачи сказали, что у них указаний на ограничение в выписке нет. Но региональные специалисты говорили о том, что действительно есть определенные рекомендации из органов управления здравоохранением, чтобы приостановить аппетиты в выписке того, что показано больному, потому что бюджета нет», – комментирует ситуацию Борисов. «Если посчитать 4,5 миллиарда на всех онкологических больных, которые состоят на учете в Москве, это будет 43,5 тысячи рублей. В Санкт-Петербурге это 7 тысяч рублей. В Казани это 4 тысячи рублей. В других городах северо-запада – от 5 до 3 тысяч рублей. Вот это равное право», – сетует главный онколог Северо-Западного федерального округа Георгий Манихас. Но и столица уже очень скоро может почувствовать нехватку ресурсов, уверен главный специалист-онколог Москвы Анатолий Махсон. «Из 4 миллиардов рублей, на которые закуплены лекарства для бесплатной помощи москвичам, больным злокачественными опухолями, 2 миллиарда – это федеральные деньги. И если они не будут выделены – а сейчас всем известно, что в связи с экономической ситуацией бюджет Москвы тоже дефицитный, – как дальше будет, никто не знает», – предупреждает он. «Есть вторая проблема - мы закупили большое количество дорогостоящей импортной техники. Пройдет год-полтора, и ее нужно будет обслуживать, ремонтировать. Это очень немаленькие деньги», – отмечает онколог. Участники форума предлагают приостановить регионализацию здравоохранения и финансировать лечение онкобольных на всех этапах на федеральном уровне, а также увеличить финансирование здравоохранения страны и прекратить дискриминацию онкологических больных по признаку места проживания. Между тем еще в октябре прошлого года правительство приняло программу государственных гарантий бесплатного оказания медицинской помощи на 2014–2016 годы. «С 2013 года наша работа основана на едином подушевом финансовом нормативе на каждого гражданина Российской Федерации. Этот подушевой норматив увеличивается на будущий год на 14%, таким образом, и весь объем программы увеличивается на 14%, а в 2015 году – на 17,5% по отношению к 2014 году», – сообщала глава Минздрава Вероника Скворцова. Дмитрий Борисов предлагает не отождествлять эти цифры с увеличением финансирования. «По сути, бюджетный маневр – это запланированный Минфином прогноз по снижению расходов на здравоохранение в доле ВВП. Абсолютные цифры растут, но нужно понимать, что происходит инфляция, происходит появление новых технологий, растут зарплаты, растут расходы – все это должно учитываться в бюджете», – утверждает он. Среди медиков, отвечавших на вопросы «Движения», также преобладают пессимистичные настроения – 73,5% уверены, что бюджетный маневр приведет к уменьшению финансирования. О том, что ухудшится лекарственное обеспечение льготников, говорят 70% респондентов. Доля пациентов, получающих адекватную лекарственную терапию в РФ (по оценке медработников, в %) Варианты ответов* Москва РФ в целом Все 100% 8,7 5,1 Около 90% 39,1 18,2 Около 75% 28,3 29 От 50% до 60% 8,7 24,8 Менее половины 15,2 22,9 * В опросе участвовали 220 медработников, осень 2013 года. Источник: «Движение против рака». Итоги анкетирования медицинских специалистов http://vrachirf.ru/concilium/4825.html |
|
Обращение к медицинским работникам Российской Федерации
вчера в 12:31 Alexander Menshov Уважаемые коллеги! Медицинские работники всех уровней и званий! Это обращение в первую очередь направлено к работникам первичного звена здравоохранения, на которых в полной мере легли все тяготы оптимизаций и модернизаций нашего многострадального российского здравоохранения. Коллеги! Создавшееся в первичном звене положение с кадрами и оплатой труда требует немедленного и адекватного реалиям сегодняшнего дня решения вопросов финансирования сферы здравоохранения. Без этого - полная деградация и гибель. Наши пациенты просто останутся без медицинской помощи. Обращаюсь к работающим пенсионерам. Коллеги! Эта когорта медицинских работников защищена в финансовом плане несколько лучше остальных. Примите решение об увольнении и переходе на работу в немедицинские сферы народного хозяйства, хотя бы временно. Потерпеть придётся недолго. Через 3-4 месяца после массового исхода пенсионеров властям ничего не останется, как решать эту проблему не на экранах зомбоящиков, а в реальном выражении. Поймите, что соглашательская позиция всё-равно нынешнюю систему здравоохранения не спасёт, а лишь продлит агонию несправедливой, унизительной и рабской по своей сути системе труда. Поймите правильно, это не призыв не оказывать медицинскую помощь нуждающимся, особенно ургентным больным. Это призыв осознать себя прежде всего гражданами своей страны, обладающими всеми правами и свободами гражданина Российской Федерации. http://vrachirf.ru/concilium/4827.html |
Последние комментарии
Алексей Дыма (Вахтённый) 17 марта 2022
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
ВалерийР 23 января 2022
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
ВалерийР 23 января 2022
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 11. Военные части, дислоцированные в Свободном
Алексей Дыма (Вахтённый) 3 февраля 2019
НЕПРОСТОЙ СВОБОДНЫЙ: ПРОБЛЕМЫ СОХРАНЕНИЯ ИСТОРИЧЕСКИХ ЗДАНИЙ ГОРОДА СВОБОДНЫЙ НА ПРИМЕРЕ ГАРНИЗОННОГО ДОМА ОФИЦЕРОВ
НЕПРОСТОЙ СВОБОДНЫЙ: ПРОБЛЕМЫ СОХРАНЕНИЯ ИСТОРИЧЕСКИХ ЗДАНИЙ ГОРОДА СВОБОДНЫЙ НА ПРИМЕРЕ ГАРНИЗОННОГО ДОМА ОФИЦЕРОВ
Алексей Дыма (Вахтённый) 18 октября 2017
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 59. Страховые общества и компании
Город Свободный и его окрестности. КРАТКИЙ СЛОВАРЬ. ГЛАВА 59. Страховые общества и компании
Алексей Дыма (Вахтённый) 23 апреля 2017
НЕПРОСТОЙ СВОБОДНЫЙ: Городок, которого нет
НЕПРОСТОЙ СВОБОДНЫЙ: Городок, которого нет
БиС 17 февраля 2017
Пора понять, что местное самоуправление и самоуправство - это не одно и то же
Пора понять, что местное самоуправление и самоуправство - это не одно и то же
Алексей Дыма (Вахтённый) 2 декабря 2016
ОРЛИНЫЙ
ОРЛИНЫЙ
Алексей Дыма (Вахтённый) 2 декабря 2016
ОРЛИНЫЙ
ОРЛИНЫЙ
БиС 1 декабря 2016
ОРЛИНЫЙ
ОРЛИНЫЙ
Юрий Тарасов 1 декабря 2016
Лит.Урок № 1
Лит.Урок № 1
DIES IRAE 30 ноября 2016
Надежда Губанова - поэт "из района"
Надежда Губанова - поэт "из района"
Юрий Тарасов 30 ноября 2016
Что дал своим гражданам СССР
Что дал своим гражданам СССР
Анна Леун 30 ноября 2016
087 - ОФФТОП. Ноябрь. 2016. Политика. Ху?.. (Дональд vs Хилари), а также Её Величество Цензура...
087 - ОФФТОП. Ноябрь. 2016. Политика. Ху?.. (Дональд vs Хилари), а также Её Величество Цензура...
Юрий Тарасов 29 ноября 2016
Лит.Урок № 1
Лит.Урок № 1
Алексей Дыма (Вахтённый) 29 ноября 2016
Лит.Урок № 1
Лит.Урок № 1
Алексей Дыма (Вахтённый) 29 ноября 2016
087 - ОФФТОП. Ноябрь. 2016. Политика. Ху?.. (Дональд vs Хилари), а также Её Величество Цензура...
087 - ОФФТОП. Ноябрь. 2016. Политика. Ху?.. (Дональд vs Хилари), а также Её Величество Цензура...
Алексей Дыма (Вахтённый) 29 ноября 2016
086 - ОФФТОП. Ноябрь. 2016. Без политики. Я вас категорически приветствую!..
086 - ОФФТОП. Ноябрь. 2016. Без политики. Я вас категорически приветствую!..